- Doenças na gravidez: e gestão de condições periparto graves seleccionadas: Binder Tomáš, coletivo
- Gravidez de risco e patológica: Hájek Zdeněk, et al.
- Obstetrícia moderna: Roztočil Aleš, et al.
- Capítulos seleccionados em cuidados intensivos: Bartůněk Petr, Jurásková Dana, Heczková Jana, Nalos Danie
- solen.cz - Hipertensão na gravidez
- mayoclinic.org - Pré-eclampsia
- nhs.uk - Causas, Pré-eclâmpsia
- medicalnewstoday.com - Tudo o que precisa de saber sobre a pré-eclampsia
O que é a pré-eclampsia? É um risco para a gravidez? Sintomas até à eclampsia
A pré-eclâmpsia é uma doença grave que ocorre apenas durante a gravidez e que se manifesta por hipertensão arterial, edema e proteinúria (excreção excessiva de proteínas na urina). Ocorre após a 20ª semana de gravidez, muito raramente antes. É uma complicação muito grave da gravidez e do parto, que ameaça a vida do feto e da mãe.
Sintomas mais comuns
- Mal-estar
- Dor no peito
- Dor abdominal
- Dor de cabeça
- Espiritualidade
- Cãibras no abdómen
- Náuseas
- Cabeça a girar
- Proteína na urina
- Visão dupla
- Zumbido
- Sangramento das gengivas
- Hemorragia
- Ganho de peso
- Pele azul
- Indigestão
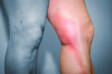
- Inchaço dos membros
- A ilha
- Dedos inchados
- Tremor
- Fraqueza muscular
- Cãibras musculares
- Fadiga
- Ansiedade
- Vómitos
- Tensão arterial elevada
- Deterioração da visão
- Confusão
- Ritmo cardíaco acelerado
- Aumento do fígado
Características
É uma das causas mais comuns de partos prematuros com possíveis consequências para a saúde do recém-nascido, bem como de mortes maternas e neonatais.
Pode desenvolver-se a partir de uma situação de saúde plena ou de hipertensão na gravidez, mas também de hipertensão prévia desenvolvida antes da gravidez.
A pré-eclampsia divide-se em ligeira e grave.
A pré-eclâmpsia divide-se em três formas, de acordo com o momento do aparecimento dos sintomas:
- Forma precoce - sintomas que surgem antes da 34ª semana de gravidez.
- Forma moderada - sintomas que surgem após a 34ª semana até à 37ª semana de gravidez
- Forma tardia - sintomas que surgem após a 37ª semana de gravidez
A forma precoce, antes da 34ª semana de gravidez, está normalmente associada a um mau funcionamento da placenta e dos órgãos internos do feto, à função das glândulas supra-renais e do fígado do feto.
As formas intermédia e tardia estão associadas a uma má adaptação do sistema cardiovascular materno.
A pré-eclâmpsia ligeira (tardia) não se desenvolve a partir de uma perturbação placentária e manifesta-se por um aumento da pressão arterial materna em repouso, superior a 140/90 mmHg, inchaço dos membros inferiores e aumento da excreção urinária de proteínas.
A pré-eclâmpsia grave, associada a formas precoces e intermédias após a 20ª semana de gravidez, manifesta-se por uma tensão arterial elevada superior a 160/110 mmHg, uma grande excreção urinária de proteínas, edema e uma rápida progressão com complicações, podendo mesmo ocorrer a morte do feto.
As grávidas que sofreram de hipertensão arterial antes da gravidez também desenvolvem, em alguns casos, pré-eclâmpsia. Fala-se então de pré-eclâmpsia sobreposta.
Raramente, a pré-eclâmpsia desenvolve-se após o parto, o que é designado por pré-eclâmpsia pós-parto.
Compromissos
Nas fases iniciais da gravidez, o óvulo fertilizado implanta-se no útero e aninha-se com a ajuda de vilosidades que ajudam a fixá-lo no útero. Enquanto está ancorado no útero durante uma gravidez saudável, o feto recebe nutrientes e oxigénio através das artérias em espiral do útero.
Para acomodar o aumento da nutrição do feto, as artérias sofrem uma remodelação, que começa no primeiro trimestre e termina às 18-20 semanas de gravidez.
Acredita-se que, na pré-eclâmpsia, os embriões em desenvolvimento no útero não conseguem remodelar corretamente as artérias em espiral na circulação placentária, o que provoca um fornecimento insuficiente de sangue e a oxigenação da placenta, perturbando-a no início da gravidez.
Consequentemente, a oxigenação insuficiente do tecido placentário e a sua falta de irrigação sanguínea não lhe permitem fornecer nutrientes e oxigénio suficientes ao feto. O feto luta assim pela sua vida e começa a produzir substâncias que aumentam a pressão sanguínea da mãe.
Estas substâncias no corpo da mãe conduzem a processos inflamatórios e a uma perturbação do funcionamento dos órgãos da mãe, nomeadamente o fígado, os rins e o cérebro. Ocorrem alterações no sistema de coagulação, aumento das hemorragias, estreitamento dos vasos sanguíneos, degradação dos glóbulos vermelhos, o que resulta na excreção de proteínas na urina, caraterística da pré-eclâmpsia.
Nas mães primogénitas, a pré-eclâmpsia está associada à resposta imunitária da mãe, que tem uma gravidez nova, o que aumenta o risco.
Ocorre mais frequentemente em mulheres jovens na sua primeira gravidez, mas em mulheres mais velhas o risco aumenta, colocando o feto e a mãe em risco de vida.
A pré-eclâmpsia numa gravidez anterior é arriscada em todas as gravidezes seguintes. Se a mulher tiver sofrido uma forma grave de pré-eclâmpsia, a gravidez seguinte é arriscada e deve ser levada a cabo sob controlo médico rigoroso.
As mulheres que sofrem de hipertensão antes da gravidez também correm um risco acrescido de pré-eclâmpsia, tal como as mulheres que sofrem de diabetes.
Os factores de risco são
- mães de primeira viagem
- intervalo maior entre os partos, superior a 10 anos
- parto prematuro numa gravidez anterior
- doença renal
- obesidade
- idade parental mais elevada, por volta dos 40 anos, altura em que o risco chega a ser duas vezes superior ao das mulheres mais jovens
- risco associado na gravidez de fetos masculinos, devido ao aumento dos níveis de testosterona
As mulheres que ainda não deram à luz estão em maior risco.
Outro fator de risco é a história familiar associada à genética, bem como certas doenças como a diabetes, as doenças auto-imunes, a doença renal crónica, as gravidezes múltiplas, as doenças da tiroide, a epilepsia e as enxaquecas.
Um risco reduzido ocorre após um aborto espont âneo anterior ou uma gravidez saudável anterior com o mesmo parceiro. Mudar de parceiro altera esta situação.
Sintomas
O sintoma mais comum é o aumento da tensão arterial numa mulher grávida, que inicialmente se manifesta como uma hipertensão normal, o que pode dificultar o diagnóstico.
A tensão arterial elevada pode desenvolver-se lentamente ou ter um início súbito.
Mais de 50% das mulheres também desenvolvem dores de cabeça com perturbações visuais, perda temporária da visão, visão turva, dor no epigástrio, fadiga e, por vezes, náuseas e vómitos, que estão associados à pressão arterial elevada.
Leia mais sobre a dor de cabeça na gravidez no artigo .

Os principais sintomas para confirmar a pré-eclâmpsia são (tabela)
| Hipertensão arterial | Pressão arterial elevada superior a 140/90 mmHg |
| Proteinúria | Excreção urinária de proteínas acima de 300 mg em 24 horas |
| Hiperuricemia | Aumento da produção e subsequente aumento da concentração de ácido úrico no sangue Diminuição da excreção urinária resultante de uma função renal comprometida |
| Inchaço e retenção de líquidos no corpo | Manifesta-se por um aumento rápido do peso de uma mulher grávida superior a 500 g por semana O inchaço ocorre mais frequentemente nos membros inferiores, mas também pode ocorrer nas mãos, na face e com inchaço de todo o corpo |
| Trombocitopenia | Condição em que não há plaquetas suficientes no sangue Provoca um aumento das hemorragias |
É a falta de plaquetas que pode sinalizar a síndrome HELLP, associada a uma forma grave de pré-eclâmpsia. A síndrome HELLP é um rótulo para danos graves no fígado e degradação dos glóbulos vermelhos. Ocorre em 4-12% das mulheres com pré-eclâmpsia. Manifesta-se por náuseas, vómitos, dor abdominal superior e dor de cabeça.
É uma complicação grave da gravidez que põe em risco a vida da mulher.
Suspeita que também pode estar a sofrer de pré-eclâmpsia?
Para a ajudar a detetar os sintomas, leia também este artigo:
Como detetar a pré-eclâmpsia e os seus sintomas na gravidez? Conheça os riscos
Outra complicação grave é a CID (coagulopatia intravascular disseminada), que é causada por processos inflamatórios no corpo da mãe, danificando o fígado. Caracteriza-se por uma coagulação sanguínea prejudicada, aumento das hemorragias e formação de pequenos coágulos sanguíneos que impedem o fluxo de sangue para os órgãos. Posteriormente, ocorrem danos nos mesmos.
Pode ler mais sobre a tensão arterial elevada, os seus efeitos no corpo e possíveis complicações no nosso artigo.
Diagnóstico
Quando há suspeita ou presença de determinados sintomas, como dores de cabeça e problemas de visão numa mulher grávida, o exame centra-se na medição da tensão arterial, na realização de análises ao sangue e também na pesquisa de proteínas na urina.
É importante conhecer a tensão arterial durante a gravidez.
Os valores patológicos durante a gravidez são considerados como uma pressão de 140/90 mmHg. Se uma mulher tiver sofrido de pressão elevada antes da gravidez, são efectuados mais exames para detetar precocemente uma possível pré-eclâmpsia.
Um aumento da pressão de 30 mmHg em relação à pressão normal, medido em repouso duas vezes consecutivas, com um intervalo de pelo menos 6 horas, é considerado de risco.
Quando se suspeita de uma possível pré-eclâmpsia, é efectuado um teste de gravidez de rolo entre as 28 e as 32 semanas de gravidez.
A mulher grávida é colocada sobre o lado esquerdo e a sua pressão arterial é medida três vezes consecutivas, com intervalos de 5 minutos, até se atingir um valor normal de pressão arterial. Em seguida, a mulher é colocada de costas e a pressão é novamente medida com intervalos de 5 minutos. Se a pressão mais baixa (diástole) aumentar mais de 20 mmHg, é provável que a mulher desenvolva pré-eclâmpsia durante a gravidez.
Se a excreção de proteínas na urina estiver aumentada, deve excluir-se, em primeiro lugar, uma inflamação do trato urinário e a pesquisa de fluoretos na urina.
Análises laboratoriais ao sangue: é investigada a eventual presença de anemia e a degradação dos glóbulos vermelhos, bem como análises ao fígado.
Que valores laboratoriais são indicativos do desenvolvimento de pré-eclâmpsia?
Os valores hepáticos estão elevados no exame de sangue, os valores de ácido úrico excedem o limite superior e a proteinúria (proteínas na urina) é superior a 300 mg/24 horas.
O exame físico e a palpação da região abdominal e a ecografia do feto são também realizados para verificar se a doença não afectou a sua nutrição.
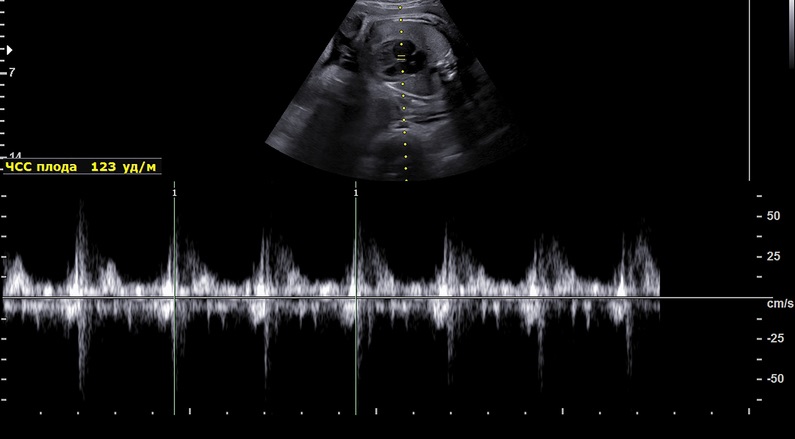
O funcionamento da unidade feto-placentária (alimentação da placenta, do feto e dos seus órgãos) numa mulher que sofre de hipertensão arterial é monitorizado através de vários exames durante a gravidez.
Exame do funcionamento da unidade fetoplacentária (tabela)
| Biometria por ultra-sons | Permite detetar precocemente o aparecimento de hipotrofia fetal. A ecografia é utilizada para controlar o crescimento do feto, se este está a crescer proporcionalmente à sua semana de gestação e se está a ficar para trás |
| Dopplerfluxometria | A monitorização do fluxo através do cordão umbilical permite detetar perturbações do fluxo sanguíneo |
| Cardiotocografia | Revela o desenvolvimento de uma oxigenação fetal inadequada |
| Prova de não stress | Demonstra uma oxigenação fetal inadequada |
| Prova de esforço com ocitocina | Efectuado a partir da 37ª semana de gravidez |
O exame biofísico fetal baseado na prova de não stress detecta uma oxigenação e uma nutrição fetais inadequadas. É realizado a partir da 27ª semana de gravidez. O exame controla a atividade natural do feto, a sua frequência cardíaca durante o sono e quando está acordado. É avaliado com base nos seus movimentos.
Normalmente, a sua frequência cardíaca aumenta com o movimento.
A prova de esforço com ocitocina verifica o ritmo cardíaco do feto através de um CTG (cardiotocógrafo) após a administração de uma infusão de solução de ocitocina. A administração da solução induz um stress semelhante às contracções uterinas e determina se o bebé está pronto para nascer.
Curso
Quanto mais grave for a pré-eclâmpsia e quanto mais cedo surgir na gravidez, maiores serão os riscos para si e para o seu bebé.
Em primeiro lugar, há uma disfunção da placenta, que é pouco irrigada e nutrida, o que provoca também uma disfunção na alimentação do feto.
O feto reage e o seu mecanismo de proteção começa a segregar substâncias para fazer fluir mais sangue, sob maior pressão, dos vasos sanguíneos para a placenta, necessário para a sua alimentação. Estas substâncias passam através da placenta para a corrente sanguínea da mãe e aumentam a sua pressão arterial.
Como consequência, surgem sintomas e complicações, nomeadamente dores abdominais, aumento da pressão arterial, lesões nos rins, no fígado, no cérebro e noutros órgãos vitais, devido a alterações no revestimento interno dos vasos sanguíneos afectados pelo aumento da pressão arterial.
Se os sintomas persistirem durante um certo período de tempo, para além das dores abdominais, surgem cólicas abdominais, eventualmente sob a forma de espasmos. Se a doença não for tratada, os vasos sanguíneos do cérebro também são rompidos, o que provoca perturbações no fornecimento de sangue e na oxigenação do cérebro. Isto conduz frequentemente a convulsões em todo o corpo e a perturbações da consciência. É frequente cair inconsciente durante curtos períodos de tempo, subitamente e sem aviso.
As complicações da pré-eclâmpsia são raras, mas podem causar descolamento prematuro da placenta, necrose do córtex suprarrenal, rutura do fígado, hemorragia cerebral, edema cerebral, perturbações hemorrágicas e síndrome HELLP.
Uma consequência direta da pré-eclâmpsia não tratada é a convulsão eclâmptica.
Se a pré-eclâmpsia não for tratada, pode provocar complicações graves ou mesmo fatais para si e para o seu bebé.
Complicações para o feto
A complicação mais comum resultante de uma função placentária inadequada e da consequente diminuição do fluxo através da placenta para o feto é a restrição do crescimento. Em casos mais graves, pode haver vários graus de atraso de crescimento que podem levar à morte do feto.
Se a placenta não for adequadamente nutrida, não fornece ao feto sangue, oxigénio e nutrientes suficientes, o que provoca um atraso no crescimento.
As complicações também incluem a interrupção prematura da gravidez e o parto de um recém-nascido prematuro que corre risco de morte.
Pré-eclampsia e eclampsia
Uma breve descrição dos sintomas de pré-eclâmpsia e eclâmpsia na tabela
| Pré-eclâmpsia | Eclampsia |
|
|
A pré-eclâmpsia é uma das formas tardias da gestose, caracterizada por hipertensão arterial, proteinúria, edema e náuseas, perturbações visuais e mal-estar associados. Em alguns casos, pode evoluir para eclâmpsia.
A eclâmpsia é o culminar da pré-eclâmpsia e é a forma mais grave de gestose tardia, estando associada a crises convulsivas, perda de consciência durante a gravidez ou o parto e subsequente perda de memória.
Ocorre maioritariamente em primogénitas, mas também é possível em partos repetidos. É acompanhada por uma crise hipertensiva, diminuição da produção de urina e excreção excessiva de proteínas na urina. É uma doença potencialmente fatal, da qual a futura mãe pode morrer.
Saiba mais no artigo:
Crise hipertensiva: como se manifesta e como é tratada? Pressão alta, o que ameaça a saúde?
Esta condição é mais comum em gravidezes múltiplas.
Antes do aparecimento da eclâmpsia, é frequente haver fortes dores de cabeça, nebulosidade e visão dupla com vontade de vomitar. Posteriormente, ocorrem convulsões tónico-clónicas semelhantes a um ataque epilético.
Se uma mulher desenvolver eclâmpsia, deve ser imediatamente internada na unidade de cuidados intensivos. Se surgirem complicações, pode mesmo deixar de respirar ou ficar cega.
O tratamento da eclâmpsia consiste em interromper a crise através da administração de sedativos, magnésio e oxigénio. É necessário baixar a pressão arterial e assegurar uma ingestão suficiente de líquidos, o que é especialmente necessário em situações graves.
Esta doença está associada a um aumento da mortalidade materna e neonatal, pelo que se recomenda a interrupção da gravidez logo que a mulher esteja estável, por via vaginal ou por cesariana.
Pré-eclâmpsia e segunda gravidez
A pré-eclâmpsia ocorre mais frequentemente na segunda metade da gravidez, por vezes mesmo no final do terceiro trimestre. É verdade que a pré-eclâmpsia é mais comum na primeira gravidez, mas a segunda gravidez também pode ser propensa à pré-eclâmpsia em determinadas circunstâncias.
Se a pré-eclâmpsia tiver ocorrido na primeira gravidez ou se a mãe ou a irmã da mulher tiver sofrido desta doença, o risco de ocorrência também aumenta na segunda gravidez.
Durante a segunda gravidez, recomenda-se a utilização preventiva de derivados do ácido acetilsalicílico para inibir a agregação de plaquetas e, assim, evitar a formação de trombos.
Como é tratado: título Pré-eclâmpsia
Tratamento da pré-eclâmpsia: hospitalização e seus objectivos
Mostrar maisZaujímavé video o preeklampsii
Galeria


Pré-eclâmpsia é tratado por
Pré-eclâmpsia é examinado por
Recursos interessantes
Relacionados