- solen.cz - Impetigo - diagnóstico e tratamento, Dr. Táňa Pappová, PhD, Dr. Andrea Kozárová, PhD, Departamento de Dermatovenerologia, Faculdade de Medicina Comenius em Martin, Universidade Comenius em Bratislava e Hospital Universitário Martin
- solen.cz - Impetigo vulgaris, MUDr. Stanislava Polášková Ambulatório de pele infantil, Clínica de Dermatovenerologia do Hospital Universitário de Ciências Veterinárias e Farmacêuticas, Praga
- prolekare.cz - Infekce kůže a měkkých tkání, Autoři: R. Gürlich 1; V. Adámková 2; J. Ulrych 3; H. Brodská 4; V. Janík 5; J. Lindner 6; E. Havel 7, Působiště autorů: Chirurgická klinika FNKV a 3. LF Univerzity Karlovy přednosta: prof. MUDr. R. Gürlich, CSc. 1; Klinická mikrobiologie a ATB centrum VFN Praha a 1. LF Univerzity Karlovy primář: MUDr. V. Adámková 2; I. chirurgická klinika VFN a 1. LF Univerzity Karlovy přednosta: prof. MUDr. Z. Krška, CSc. 3; Ústav lékařské biochemie a laboratorní diagnostiky přednosta: prof. MUDr. T. Zima, DrSc. 4; Radiodiagnostická klinika FNKV a 3. LF Univerzity Karlovy zastupující přednosta: MUDr. L. Večeřová 5; II. chirurgická klinika kardiovaskulární chirurgie VFN v Praze a 1. LF Univerzity Karlovy přednosta: prof. MUDr. J. Lindner, CSc. 6; Chirurgická klinika FNHK a LF HK přednosta: MUDr. M. Leško, Ph. D 7
- prolekare.cz - Tratamento enzimático de infecções da pele e dos tecidos moles, Autores.
- praktickelekarenstvi.cz - As infecções bacterianas da pele mais comuns em crianças, Štěpánka Čapková, Departamento de Dermatologia para Crianças, Hospital Universitário em Motol, Praga
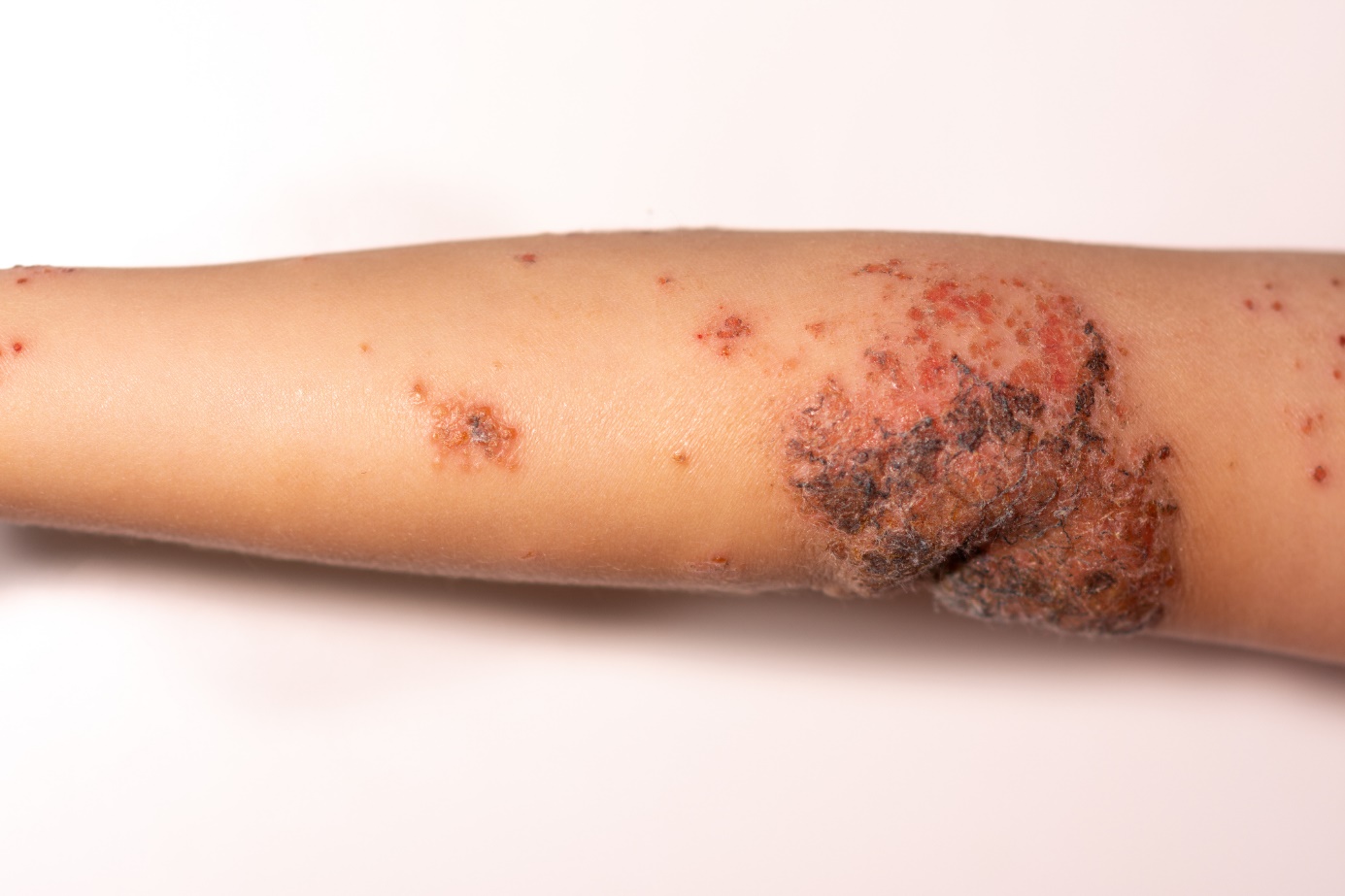
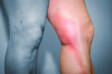
O que é o impetigo, que sintomas apresenta? Infecciosidade e transmissão nas crianças

Fonte fotográfica: Getty images
Sintomas mais comuns
- Febre
- Úlcera
- Cicatrizes
- Humidade da pele
- Bolhas
- Rebentos
- Comichão na pele
- Ansiedade
- Pele avermelhada
- Gânglios linfáticos aumentados
Mostrar mais sintomas ᐯ
Tratamento do impetigo: Pomada tópica, medicamentos sistémicos e antibióticos
Mostrar maisImpetigo é tratado por
Outros nomes
Dermatite bacteriana, impetigo contagioso, feridas escolares