- emedicine.medscape.com - Pancreatite aguda, Jeffrey C F Tang, MD
- webmd.com - Pancreatite aguda - Neha Pathak, MD
- uptodate.com - Manifestações clínicas e diagnóstico de pancreatite aguda - Dr. José Carlos de Oliveira
- ncbi.nlm.nih.gov - Pancreatite aguda - Jonathan Gapp; Subhash Chandra
- researchgate.net - (PDF) Factores de risco para aumento da pressão intra-abdominal na pancreatite aguda grave
Pancreatite aguda: pode ser ligeira ou fatal. Sintomas da pancreatite

A pancreatite aguda (inflamação do pâncreas) caracteriza-se geralmente por uma dor de grande intensidade. Que outros problemas acarreta esta doença grave e por que razão surge?
Sintomas mais comuns
- Dor abdominal depois de comer
- Dor abdominal
- Dor à volta do umbigo
- Dores de costas
- Febre
- Aumento da temperatura corporal
- Náuseas
- Diarreia
- A ilha
- Vómitos
- Brancos dos olhos amarelos
- Pele amarelada
- Ritmo cardíaco acelerado
Características
A pancreatite aguda é a principal causa de internamentos hospitalares relacionados com doenças gastrointestinais e a sua frequência está a aumentar constantemente em todo o mundo.
A gravidade da doença varia muito, desde a doença ligeira que requer tratamento conservador até à doença grave e complicada com elevada morbilidade e mortalidade.
Pâncreas
O pâncreas é um órgão localizado no abdómen que desempenha um papel vital na digestão dos alimentos que ingerimos.
O pâncreas tem duas partes principais: a parte exócrina é constituída por células acinares que produzem enzimas digestivas para ajudar na digestão (principalmente amilase, lipase e tripsina) e constitui 80% do pâncreas.
A parte endócrina regula os níveis de açúcar no sangue com as hormonas insulina e glucagon e constitui 20% do pâncreas.
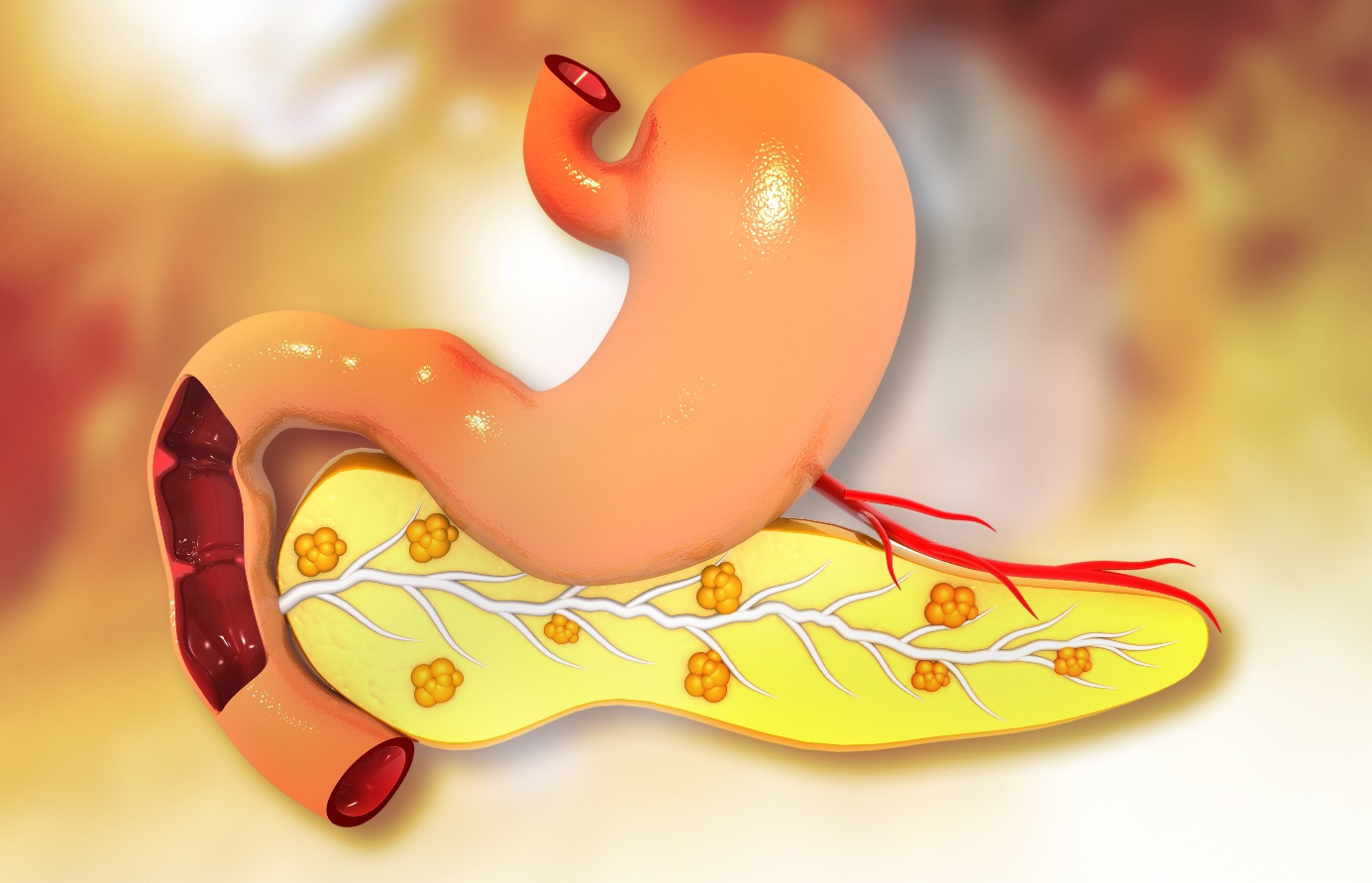
Localização do pâncreas
O pâncreas está localizado atrás do estômago, na parte superior esquerda do abdómen, rodeado por outros órgãos, incluindo o intestino delgado, o fígado e o baço.
É uma glândula esponjosa, com cerca de 16-22 cm de comprimento e com a forma de uma pera achatada.
A parte mais larga, denominada cabeça do pâncreas, situa-se a meio do abdómen.
A cabeça do pâncreas situa-se no ponto em que o estômago se encontra com a primeira parte do intestino delgado, o duodeno, onde o estômago esvazia os alimentos parcialmente digeridos para o intestino e o pâncreas liberta enzimas digestivas para esses conteúdos.
A parte central do pâncreas chama-se corpo e a sua extremidade mais fina chama-se cauda, estendendo-se para o lado esquerdo do abdómen.
Como é que ocorre a pancreatite?
A pancreatite aguda pode surgir quando os factores envolvidos na manutenção do equilíbrio celular são perturbados. O evento iniciador pode ser qualquer coisa que danifique a célula acinar e perturbe a secreção de enzimas.
Isto pode incluir o consumo de álcool, cálculos biliares e certos medicamentos.
Uma vez desencadeada a lesão celular, começam os efeitos nocivos para o pâncreas. A lesão celular provoca uma reação inflamatória no tecido pancreático. O pâncreas incha e o seu tecido é destruído.
Quando os mediadores são segregados na corrente sanguínea, podem ocorrer complicações sistémicas como bacteriemia (disseminação de bactérias no sangue), síndrome de dificuldade respiratória aguda (SDRA), acumulação de fluidos nos pulmões, hemorragia gastrointestinal e insuficiência renal.
Pode também desenvolver-se uma síndrome de resposta inflamatória sistémica (SIRS), levando ao desenvolvimento de choque sistémico. Eventualmente, os mediadores da inflamação podem ser tão avassaladores que se segue a instabilidade circulatória e a morte.
Na pancreatite aguda, o edema parenquimatoso e a necrose (morte) da gordura em torno do pâncreas ocorrem primeiro, o que é conhecido como pancreatite edematosa aguda.
Quando a necrose progride para o pâncreas propriamente dito, ocorre hemorragia e perda da função da glândula. A inflamação evolui para pancreatite hemorrágica ou necrosante.
Compromissos
Em 10-30% dos casos, a causa é desconhecida. No entanto, os estudos sugerem que até 70% dos casos de pancreatite idiopática (pancreatite de causa desconhecida) resultam de microlitíase das vias biliares.
Doença das vias biliares
Os cálculos biliares são uma das causas mais comuns de pancreatite aguda na maior parte dos países desenvolvidos (representando aproximadamente 40% dos casos). Passam para a via biliar e instalam-se temporariamente na saída da via biliar para o intestino delgado.
O risco de um cálculo causar pancreatite é inversamente proporcional ao seu tamanho.
Pensa-se que a lesão das células acinares ocorre secundariamente ao aumento da pressão no ducto pancreático para o intestino (é comum com o ducto biliar) causado pelo bloqueio por cálculos biliares. No entanto, isto não foi definitivamente provado em humanos.
A microlitíase oculta é provavelmente responsável pela maioria dos casos de pancreatite aguda idiopática.
Álcool
O consumo de álcool é uma das principais causas de pancreatite aguda (responsável por pelo menos 35% dos casos). A nível celular, o etanol leva à acumulação intracelular de enzimas digestivas e à sua ativação e libertação prematuras, com subsequente destruição da célula.
A doença desenvolve-se mais frequentemente em doentes cujo consumo de álcool é habitual há 5-15 anos. Os alcoólicos são geralmente admitidos com uma crise aguda de pancreatite crónica.
Ocasionalmente, no entanto, a pancreatite pode desenvolver-se num doente com um hábito de fim de semana, tendo também surgido alguns casos devido a uma única grande quantidade de álcool ingerida numa ocasião que desencadeou o primeiro ataque.
No entanto, o alcoólico que bebe habitualmente continua a ser a regra e não a exceção para o desenvolvimento de pancreatite.
Atualmente, não existe uma explicação geralmente aceite para o facto de alguns alcoólicos serem mais propensos a desenvolver pancreatite aguda do que outros alcoólicos que bebem quantidades semelhantes.

Colangiopancreatografia retrógrada endoscópica
A pancreatite que ocorre após uma colangiopancreatografia retrógrada endoscópica (CPRE) é provavelmente o terceiro tipo mais comum, sendo responsável por cerca de 4% dos casos.
O risco de pancreatite após uma CPRE é de cerca de 5%.
O risco de pancreatite aguda após a CPRE aumenta se o endoscopista for inexperiente. Estudos demonstraram consistentemente que a hidratação intravenosa maciça antes do procedimento previne a pancreatite após a CPRE.
Recentemente, tem sido utilizado o supositório rectal de indometacina, que demonstrou reduzir a incidência de pancreatite após a CPRE, sendo agora amplamente aceite na maioria das instituições.
Trauma
O trauma abdominal provoca níveis elevados das enzimas pancreáticas amilase e lipase em 17% dos casos e pancreatite clínica em 5% dos casos.
O traumatismo pancreático ocorre mais frequentemente com ferimentos abdominais abertos (por exemplo, facas, balas) do que com traumatismos abdominais contundentes (por exemplo, de volantes, cavalos, bicicletas).
Os traumatismos contundentes no abdómen ou nas costas podem esmagar a glândula através da coluna vertebral, resultando em lesão do pâncreas.
Medicação
A pancreatite induzida por medicamentos é relativamente rara (aproximadamente 2% dos casos), provavelmente relacionada com uma predisposição desconhecida. Felizmente, a pancreatite induzida por medicamentos é geralmente ligeira.
Os medicamentos 100% associados à pancreatite aguda incluem
- azatioprina
- sulfonamidas
- tetraciclina
- ácido valpróico
- metildopa
- estrogénios
- furosemida
- 6-mercaptopurina
- compostos de ácido 5-aminosalicílico
- corticosteróides
- octreótido
Os medicamentos possivelmente associados à pancreatite aguda incluem
- clortiazida e hidroclorotiazida
- metronidazol
- nitrofurantoína
- piroxicam
- procainamida
- clortalidona
- medicamentos combinados para a quimioterapia do cancro
- cimetidina
- cisplatina
- difenoxilato
Para além disso, existem muitos medicamentos que podem causar pancreatite aguda em casos isolados ou esporádicos.
Causas menos comuns
As seguintes causas são responsáveis por menos de 1% dos casos de pancreatite:
Infeção
A pancreatite, especialmente em crianças, pode ser causada por várias doenças infecciosas. Estes casos de pancreatite aguda tendem a ser mais ligeiros do que os casos de pancreatite aguda biliar ou induzida pelo álcool.
As causas virais incluem o vírus da papeira, o coxsackievirus, o citomegalovírus, o vírus da hepatite, o vírus Epstein-Barr, o echovirus, o vírus varicela-zoster, o vírus do sarampo e o vírus da rubéola.
As causas bacterianas incluem o micoplasma, a salmonela, o campylobacter e a tuberculose.
A nível mundial, a lombriga infantil é também uma causa reconhecida de pancreatite.
A pancreatite está associada à SIDA, mas pode resultar de infecções associadas, tumores, perturbações do metabolismo das gorduras ou medicamentos.
Pancreatite hereditária
A pancreatite hereditária é uma doença genética em que uma mutação num gene provoca a ativação prematura do tripsinogénio em tripsina. Existem outras mutações que podem causar pancreatite aguda, nomeadamente a fibrose quística.
Hipercalcemia - níveis elevados de cálcio
As causas de hipercalcemia incluem o aumento da função das paratiróides, doses excessivas de vitamina D e hipercalcemia congénita.
Hipertrigliceridemia - aumento dos níveis de gorduras no sangue
A pancreatite clinicamente significativa só ocorre, normalmente, quando o nível sérico de triglicéridos atinge 30 mmol/L.
A maioria dos autores considera que a causa da hiperlipidemia é um erro inato do metabolismo dos lípidos e não a pancreatite. Este tipo de pancreatite tende a ser mais grave do que a doença causada pelo álcool ou por cálculos biliares.
Tumores
A obstrução do sistema de drenagem pancreático por um tumor pancreático pode causar pancreatite aguda. A probabilidade de ocorrência de pancreatite na presença de um tumor é de aproximadamente 14%.
Toxinas
A exposição a insecticidas organofosforados pode causar pancreatite aguda. As picadas de escorpiões e cobras também podem ser uma causa. Em Trinidad, a picada do escorpião Tityus trinitatis é a causa mais comum de pancreatite aguda.
Intervenções cirúrgicas
A pancreatite aguda pode ocorrer no pós-operatório de várias intervenções cirúrgicas, como por exemplo a cirurgia abdominal ou a cirurgia de bypass cardíaco, que podem danificar a glândula, causando insuficiência pancreática.
A pancreatite aguda pós-operatória é frequentemente difícil de confirmar e tem uma taxa de complicações mais elevada do que a pancreatite associada a outras etiologias. O mecanismo não é claro.
Anomalias vasculares
Os factores vasculares, como a anemia ou a inflamação do sistema vascular, podem desempenhar um papel no desenvolvimento da pancreatite aguda.
A inflamação do sistema vascular pode predispor os doentes para a anemia pancreática, particularmente em doentes com poliarterite nodosa e lúpus eritematoso sistémico.
Pancreatite autoimune
A pancreatite autoimune, uma entidade descrita há relativamente pouco tempo, é uma causa extremamente rara de pancreatite aguda. Quando causa pancreatite aguda, é normalmente em pessoas jovens (aproximadamente 40 anos de idade) que podem também sofrer de outras doenças auto-imunes.
A patogénese não é clara, mas está potencialmente relacionada com a doença autoimune da imunoglobulina (Ig) G4.
Factores de risco
Os factores que aumentam o risco de pancreatite incluem
- Consumo excessivo de álcool - A investigação mostra que os consumidores excessivos de álcool têm um risco acrescido de pancreatite, o que inclui pessoas que consomem quatro a cinco bebidas alcoólicas por dia.
- Fumar cigarros - Os fumadores têm, em média, três vezes mais probabilidades de desenvolver pancreatite crónica do que os não fumadores, mas também têm um risco mais elevado de pancreatite aguda. A boa notícia é que, se deixar de fumar, o seu risco é reduzido para cerca de metade.
- Obesidade - A probabilidade de contrair pancreatite é maior se for obeso.
- Diabetes - Se tem diabetes, o risco de pancreatite aumenta.
Sintomas
Esta dor intensa agrava-se frequentemente com o tempo e pode propagar-se para as costas.
Tem dores na parte superior do abdómen e por baixo das costelas esquerdas?
Ler o artigo Dor por baixo da costela esquerda: é um sinal de doença?

Outros sintomas de pancreatite aguda incluem:
- sensação de enjoo ou náuseas - vómitos
- diarreia
- indigestão
- temperatura elevada - 38 °C ou mais
- amarelecimento da pele e dos olhos (iterícia)
- sensibilidade ou inchaço abdominal
- batimento cardíaco acelerado (taquicardia)
Conselhos práticos:
Comer ou beber pode fazer com que se sinta pior muito rapidamente, especialmente se ingerir alimentos gordos. Inclinar-se para a frente ou enrolar-se numa bola pode ajudar a aliviar a dor, mas deitar-se de costas muitas vezes piora a situação.
A pancreatite aguda causada por cálculos biliares desenvolve-se normalmente após uma grande refeição. Se a condição for causada pelo álcool, a dor desenvolve-se frequentemente 6 a 12 horas após o consumo de quantidades excessivas de álcool.
A pancreatite aguda divide-se em
- Pancreatite aguda ligeira, que se caracteriza pela ausência de falência de órgãos e de complicações locais ou sistémicas.
- Pancreatite aguda moderada, que se caracteriza por uma falência transitória dos órgãos (que se resolve em 48 horas) e/ou complicações locais ou sistémicas sem falência persistente dos órgãos (>48 horas).
Diagnóstico
Nalguns casos, as análises ao sangue não estão elevadas e o diagnóstico ainda é duvidoso. Nesses casos, pode ser realizada uma imagiologia abdominal, como uma tomografia computorizada (TC).
Testes
Uma vez confirmado o diagnóstico, podem ser efectuados determinados exames imagiológicos durante ou após a hospitalização do doente para ajudar a identificar a causa da pancreatite aguda. Esses exames incluem
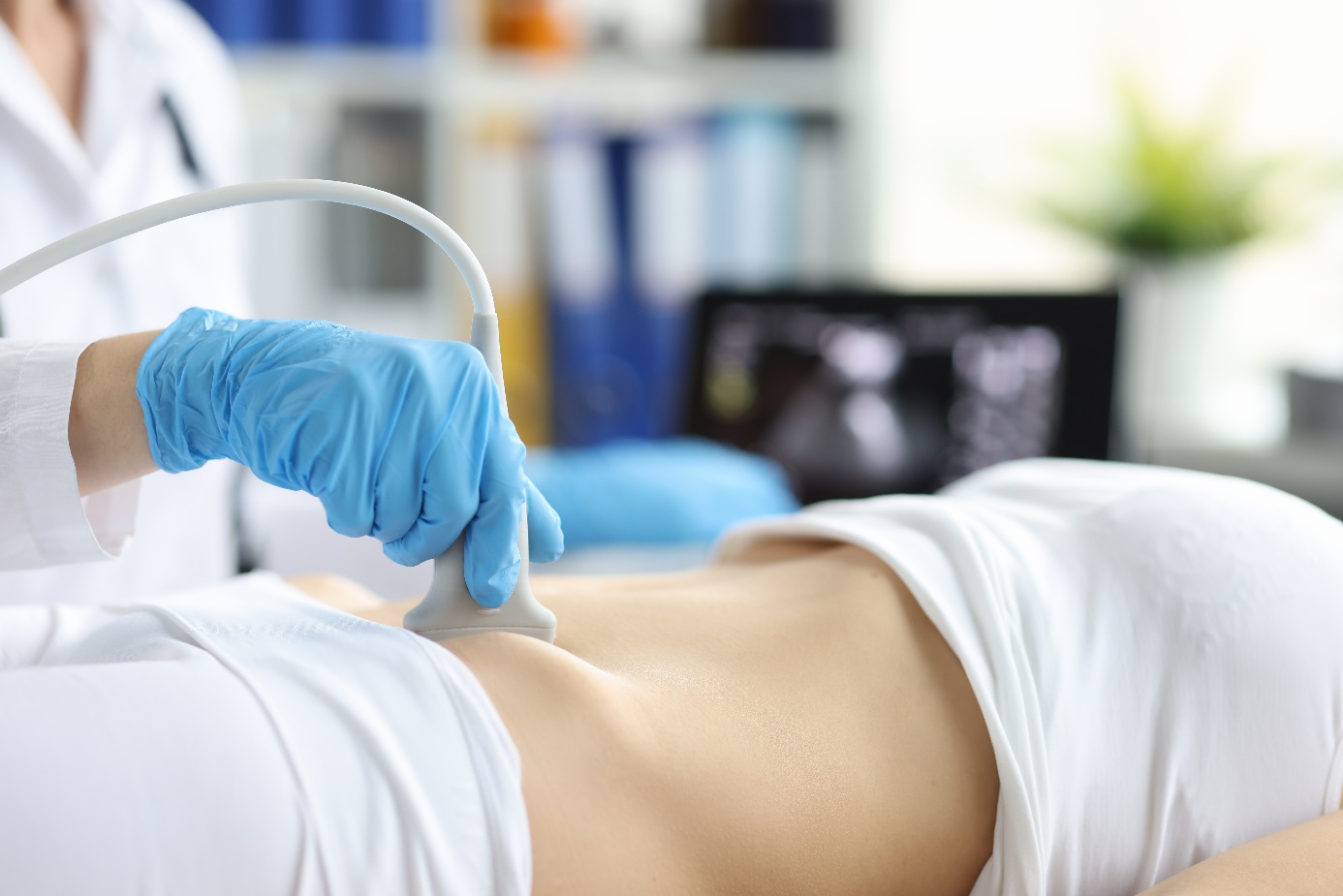
Ecografia transabdominal
Este exame é normalmente efectuado durante a hospitalização para avaliar especificamente se a vesícula biliar contém cálculos. Os cálculos biliares são a causa mais comum de pancreatite aguda.
Ecografia endoscópica
Em comparação com a ecografia transabdominal, este exame é relativamente mais invasivo, uma vez que o médico insere um tubo fino e flexível no estômago.
Na extremidade do tubo são colocadas uma câmara e uma sonda de ultra-sons, que permitem ao médico visualizar imagens da vesícula biliar, do pâncreas e do fígado.
As imagens são mais sensíveis do que as imagens de ultra-sons transabdominais na deteção de pequenos cálculos na vesícula biliar e nas vias biliares que possam ter passado despercebidos, podendo também visualizar o pâncreas para detetar anomalias.
Colangiopancreatografia por ressonância magnética
A colangiopancreatografia por ressonância magnética utiliza a ressonância magnética (RM). É um procedimento não invasivo que produz imagens de secções transversais de partes do corpo. O técnico injecta corante nas veias do doente, o que ajuda a obter imagens do pâncreas, da vesícula biliar e dos canais biliares.
Este é outro exame sensível para avaliar a vesícula biliar, as vias biliares e o pâncreas para detetar causas de pancreatite aguda.
Tomografia computorizada (TC)
A tomografia computorizada é um exame de raios X não invasivo que obtém imagens tridimensionais de partes do corpo.
Normalmente, não é realizado inicialmente durante um episódio de pancreatite aguda, mas pode ser realizado quando o diagnóstico é incerto ou vários dias após a hospitalização. Ajuda a avaliar a extensão da lesão pancreática quando o doente não está a recuperar tão rapidamente como esperado.
Tento článok vznikol vďaka podpore spoločnosti Hemp Point CBD Slovensko.
Como é tratado: título Pancreatite aguda - inflamação do pâncreas
Tratamento da pancreatite aguda: medicamentos, dieta, antibióticos, CPRE e cirurgia
Mostrar maisPancreatite aguda é tratado por
Outros nomes
Recursos interessantes
Relacionados