- solen.sk - TUBERCULOSE NO INÍCIO DO SÉCULO XXI - PERSPECTIVA PRÁTICA, Ivan Solovič, Instituto de Tuberculose e Doenças Pulmonares e Cirurgia Torácica, Vyšné Hágy
- solen.sk - Tuberculose - ainda um problema atual, Dr. MUDr. Ivan Solovič, CSc. do Instituto Nacional de Tuberculose e Doenças Pulmonares e Cirurgia Torácica, Vyšné Hágy, Faculdade de Saúde da Universidade Católica de Ružomberok.
- Procedimento normalizado.
- ncbi.nlm.nih.gov - Tuberculose, Rotimi Adigun, Rahulkumar Singh
- pubmed.ncbi.nlm.nih.go v - Passos para a descoberta do Mycobacterium tuberculosis por Robert Koch, 1882, E. Cambau, M. Drancourt
- clinicalmicrobiologyandinfection.com - Da antiguidade à descoberta do bacilo da tuberculose.
Tuberculose dos pulmões: quais são os sintomas, as causas e a contagiosidade da tuberculose?
A tuberculose é uma das doenças infecciosas mais temidas, que afecta principalmente os pulmões. Como se manifesta? Quais são as suas causas? Qual é a contagiosidade da tuberculose e como se transmite?
Sintomas mais comuns
- Mal-estar
- Dor no peito
- Aumento da temperatura corporal
- Espiritualidade
- Pele azul
- Transpiração
- Indigestão
- Tosse seca
- Fadiga
- Tosse húmida
- Tosse com muco
- Tosse com sangue
Características
"Se a importância de uma doença fosse medida pelo número de vítimas, mesmo as doenças infecciosas mais temidas, como a peste e a cólera, ficariam muito atrás da tuberculose" Robert Koch, 24 de março de 1882.
Dos órgãos extrapulmonares, afecta mais frequentemente a pleura, os gânglios linfáticos, o sistema nervoso central, os ossos, as articulações, o trato urinário, o sistema gastrointestinal ou a pele.
Atualmente, um dos principais problemas é a incidência crescente de formas resistentes de tuberculose, uma vez que as bactérias podem resistir até aos medicamentos antituberculose mais bactericidas nas suas numerosas combinações.
O tratamento da tuberculose é muito específico e exigente.
Requer a supervisão de um especialista, o cumprimento de um regime de dosagem rigoroso e um plano de tratamento com medicamentos antituberculose eficazes.
Características da tuberculose
A tuberculose (TB) é uma doença infecciosa bacteriana causada pelo Mycobacterium tuberculosis.
A paleomicrobiologia foi responsável pela descoberta do agente causador da tuberculose.
É a ciência que se ocupa da análise de organismos mortos, tendo sido descobertos agentes causadores da tuberculose em esqueletos de animais e humanos com milhares de anos.
O cientista mais famoso associado a esta descoberta é o médico alemão Robert Koch.
Mas ele não foi o único responsável por esta descoberta, tendo sido ajudado pelos trabalhos científicos anteriores do médico francês Jean-Antoine Villemine, que descobriu que a tuberculose era uma doença contagiosa e desenvolveu um novo processo de coloração microbiológica e um novo processo de cultura.
Graças a estas novas descobertas, Robert Koch pôde anunciar à Sociedade Fisiológica de Berlim, em 24 de março de 1882, que tinha descoberto o microrganismo causador da mortífera e temida tuberculose, tendo então designado este novo microrganismo por "tuberculovírus".
Só em 1883 é que a bactéria recebeu o seu nome atual, Mycobacterium tuberculosis.
A doença afecta principalmente os pulmões, mas a doença extrapulmonar também é comum.
As formas mais comuns de tuberculose pulmonar
- A tuberculose pulmonar infiltrativa caracteriza-se por infiltrados pulmonares inflamatórios que formam numerosos derrames e tendem a caseificar-se rapidamente, afectando qualquer parte dos pulmões.
- O tuberculoma é uma forma infiltrativa que aparece na radiografia do tórax como uma massa solitária, redonda e bem delimitada, cujo centro pode estar colapsado, ou seja, cassificado.
- A tuberculose cavernosa do pulmão (disseminada) é uma forma muito grave de tuberculose que surge a partir do infiltrado pulmonar por desintegração (necrose) do tuberculoma caseoso. O doente tosse subsequentemente a massa necrótica.
- A tuberculose nodular dos pulmões apresenta-se frequentemente de forma assintomática ou com um quadro clínico muito fraco, sendo encontrados numerosos nódulos nos pulmões.
- A pneumonia tuberculosa é uma forma aguda e progressiva de tuberculose, caracterizada pelo aparecimento rápido de sintomas graves, como febre, rigores, dispneia e tosse com expetoração de expetoração. A expetoração é purulenta e contém um grande número de micobactérias.
- A tuberculose pulmonar miliar caracteriza-se pela formação de pequenos nódulos de até 1 mm de tamanho, que se propagam por via hematogénea (sangue) a outros órgãos do corpo, o que resulta numa forma generalizada da doença. A doença pode variar de subfebril ligeira a dramática, com predominância de dificuldade respiratória. Pode também apresentar-se como sépsis com taquicardia, hipotensão e hepatoesplenomegalia (sépsis de Landouzy).
Tuberculose extrapulmonar
A forma extrapulmonar da tuberculose é relativamente mais rara, mas pode afetar qualquer órgão ou tecido.
Geralmente, surge por disseminação hematogénica (sangue) de micobactérias a partir de um local primário localizado nos pulmões.
- Pleurisia tuberculosa - Uma das formas mais comuns de tuberculose extrapulmonar.
- Linfadenite tuberculosa - Trata-se de um envolvimento dos gânglios linfáticos, geralmente cervicais, que estão inchados sem dor.
- Tuberculose dos ossos e articulações - A coluna vertebral é mais frequentemente afetada, sendo a doença designada por espondilite tuberculosa - mal de Pott. As vértebras e os discos intervertebrais são afectados.
- Tuberculose do sistema nervoso central - Uma forma de doença potencialmente fatal. A meningite tuberculosa (basilar) ocorre com as manifestações da tuberculose miliar.
- TB do sistema urogenital - Afecta os rins, o ureter e a bexiga.
- Salpingite tuberculosa - Pode causar infertilidade na mulher.
- TB do sistema gastrointestinal - Afecta os intestinos, os gânglios linfáticos abdominais ou o peritoneu. Os sintomas incluem dor abdominal, corrimento abdominal e perda de peso.
- TB da pele - Manifesta-se pela formação de úlceras ou nódulos.
- TB dos órgãos sensoriais - O olho e os seus componentes podem ser afectados, mas também o ouvido quando existe uma inflamação destrutiva do ouvido médio e interno.
Nas últimas décadas, um esforço global concertado conseguiu erradicar parcialmente a tuberculose.
Em 2017, a Organização Mundial de Saúde (OMS) estimou que a incidência global da tuberculose está a diminuir 1,5% por ano.
De 2000 a 2015, o número de mortes por tuberculose diminuiu 22%.
Compromissos
Outros membros deste grupo incluem, por exemplo
- Mycobacterium africanum
- Mycobacterium bovis
- Mycobacterium microti
A maior parte destes outros microrganismos nomeados são classificados como não tuberculosos ou como as chamadas micobactérias atípicas.
Os seres humanos podem ser infectados de várias formas:
- por inalação
- via seca - inalação de poeiras infectadas
- via húmida - a chamada infeção por gotículas, isto é, a inalação de gotículas de aerossol que contêm a bactéria
- por inoculação - contacto direto com bactérias que entram na corrente sanguínea através da pele ou das membranas mucosas, por exemplo, por profissionais de saúde, cirurgiões, patologistas, etc.
- via alimentar - infeção por alimentos contaminados na tuberculose bovina disseminada, através de leite e produtos lácteos não pasteurizados e não cozinhados
O M. tuberculosis é uma bactéria altamente transmissível.
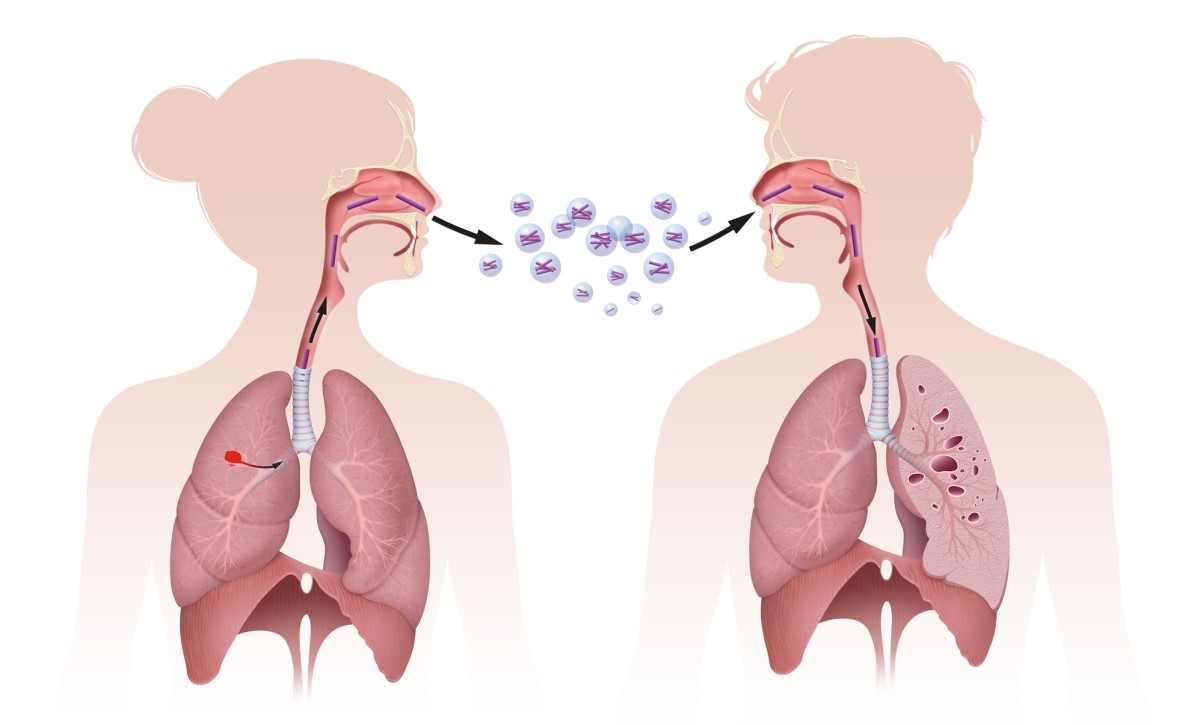
Há um grupo de pessoas que é significativamente mais suscetível a esta infeção, nomeadamente os doentes que estão expostos aos principais factores de risco de infeção, principalmente aqueles que têm uma imunidade celular reduzida e que, por conseguinte, estão imunodeprimidos.
Os principais factores de risco incluem:
- Factores socioeconómicos, como a pobreza, a falta de acesso a cuidados de saúde, baixos níveis de higiene, desnutrição e guerra, associados à migração da população e à escassez global.
- Doentes imunodeprimidos, por exemplo, seropositivos ou doentes com SIDA, tratamento imunossupressor crónico e prolongado, por exemplo, corticosteróides, anticorpos monoclonais contra o fator de necrose tumoral, sistemas imunitários pouco desenvolvidos em bebés prematuros, recém-nascidos ou pessoas com imunodeficiência congénita primária.
- Profissões de risco, por exemplo, mineiros, trabalhadores da construção civil (risco de pneumoconiose e silicose), mas também trabalhadores do sector da saúde e social, que têm maior probabilidade de encontrar potenciais portadores da doença.
Os factores de risco descobertos mais recentemente incluem a utilização de um anticorpo monoclonal, dirigido contra uma citocina inflamatória denominada fator de necrose tumoral alfa (TNF-alfa). Estes anticorpos monoclonais são utilizados no tratamento de doenças inflamatórias auto-imunes. Este tratamento é também conhecido como terapia biológica.
Exemplos destes agentes incluem medicamentos:
- infliximab
- adalimumab
- etanercept
- golimumab
As doenças tratadas com estes anticorpos monoclonais incluem, por exemplo, a artrite reumatoide, a artrite psoriática, a espondilite anquilosante (a chamada doença de Bechterew), a psoríase, a doença de Crohn, a colite ulcerosa, a uveíte não infecciosa e a hidradenite supurativa.
Os doentes que tomam qualquer um destes medicamentos devem ser submetidos a um rastreio para detetar a presença de tuberculose latente antes do tratamento e devem ser monitorizados regularmente durante o tratamento para detetar a reativação da doença.
O organismo pode prevenir eficazmente a propagação da infeção por TB no corpo, mas esta capacidade é influenciada pelo estado imunitário da pessoa, por factores genéticos e pelo facto de a exposição ser primária ou secundária.
Os chamados factores de virulência do M. tuberculosis, bem desenvolvidos, dificultam o combate ao agente patogénico pelas células imunitárias, especialmente os macrófagos alveolares.
O fator de virulência mais importante é o elevado teor de ácido micólico no invólucro exterior da bactéria. Esta barreira protetora dificulta a fagocitose, ou seja, a ingestão da bactéria pelas células imunitárias (macrófagos alveolares).
Tuberculose multirresistente (MDR-TB) e tuberculose extremamente multirresistente (XDR-TB)
Existem duas estirpes "excepcionais" de M. tuberculosis que representam um risco extremamente elevado para o doente, principalmente devido à sua resistência aos medicamentos antituberculose comprovados e geralmente disponíveis.
MDR-TB
Trata-se de uma forma de tuberculose causada por estirpes de micobactérias que desenvolveram resistência ou imunidade aos medicamentos antituberculose comuns.
Esta tuberculose é um problema particular na população com VIH/SIDA.
Uma forma de TB-MDR é diagnosticada quando é demonstrada resistência a múltiplos medicamentos antituberculose, incluindo pelo menos dois medicamentos antituberculose padrão, que são a rifampicina ou a isoniazida.
A maioria dos casos de TB-MDR é a chamada TB-MDR primária, que é diretamente causada pela infeção com agentes patogénicos resistentes.
No entanto, cerca de 25% dos doentes têm uma forma adquirida de TB-MDR.
Esta ocorre quando um doente é infetado com o M. tuberculosis comum, mas desenvolve resistência à bactéria durante o tratamento da tuberculose.
A razão para o aparecimento desta resistência adquirida no hospedeiro é o tratamento inadequado da tuberculose, a utilização incorrecta de antibióticos, a dosagem inadequada e a falta de tempo suficiente para a cura e subsequente regresso ao tratamento.
XDR-TB
Este é o tipo de TB-MDR mais grave e perigoso de sempre.
A bactéria M. tuberculosis é resistente a pelo menos quatro fármacos antituberculose, o que inclui a resistência à rifampicina, à isoniazida e a quaisquer dois fármacos antituberculose modernos.
Os medicamentos antituberculose modernos são as fluoroquinolonas (levofloxacina e moxifloxacina) e os aminoglicosídeos injectáveis de segunda linha (canamicina, capreomicina e amicacina).
A causa da XDR-TB é semelhante à da MDR-TB, mas a ocorrência de XDR-TB é muito mais rara.
Resistência aos antibióticos: porquê tomá-los exatamente e como prescrito pelo seu médico?
Sintomas
Os sintomas no início da infeção incluem
- aumento da fadiga
- mal-estar, fadiga
- perda de peso
- temperatura ligeiramente elevada
- suores noturnos
- palidez facial
- tosse, que no início é seca, tornando-se depois húmida com expetoração (tosse) de expetoração mucoide, podendo também estar misturada com sangue
Os sintomas de uma doença mais avançada incluem
- sensação subjectiva de falta de ar e falta de ar, ocorrendo frequentemente em combinação com derrame pleural
- dor no peito quando a pleura é afetada
- tosse crónica com tosse com grandes quantidades de sangue (hemoptise)
- emagrecimento acentuado e perda de peso de todo o corpo
Diagnóstico
- começamos com uma história completa do doente
- é importante uma avaliação especializada da situação epidemiológica, dos antecedentes do doente, da sua nacionalidade, da sua profissão, etc.
- exame físico, que inclui, nomeadamente, um exame das vias respiratórias, da pele, do sistema nervoso, etc.
- os exames imagiológicos, nomeadamente a radiografia posterior do pulmão ou a TAC, são muito úteis para o diagnóstico da tuberculose
- exame microbiológico de material biológico, por exemplo, da expetoração ou da urina
- exame endoscópico (broncoscopia)
- exame histológico de uma amostra biológica de tecido afetado pela tuberculose
- testes de despistagem
Testes de despistagem
Os testes de despistagem da tuberculose mais frequentemente utilizados incluem:
1. testes cutâneos de tuberculina, o teste de Mantoux.
Este teste fornece informações sobre a exposição do doente à tuberculose.
É efectuada através da injeção de um PPD (derivado proteico purificado) na pele do doente. Observa-se a reação cutânea, que consiste no inchaço (indução) do local da injeção acima do nível da pele. Mede-se o tamanho da "borbulha". Uma simples vermelhidão não é considerada uma reação significativa.
Com base nesta reação cutânea, o teste é avaliado.
O resultado é interpretado em relação ao risco global de exposição do doente.
Os doentes são divididos em 3 grupos:
- Doentes de baixo risco - Os doentes com risco mínimo de exposição são considerados positivos para o teste de Mantoux apenas se o tamanho do inchaço for igual ou superior a 15 mm.
- Doentes de risco intermédio - Se uma pessoa tiver alguma probabilidade de exposição, o seu teste é considerado positivo se o tamanho da induração for superior a 10 mm.
- Risco elevado - Os doentes com uma probabilidade elevada são, por exemplo, os doentes seropositivos, os doentes com TB anterior conhecida ou o contacto conhecido com um doente com tosse crónica. Para este grupo de pessoas, o teste de Mantoux é considerado positivo se o tamanho do endurecimento for superior a 5 mm.
O teste de Mantoux fornece informações sobre a exposição ou a tuberculose latente. O teste não tem especificidade suficiente, pelo que os doentes devem ser submetidos a outros exames, como a radiografia do tórax e controlos repetidos com um médico. Além disso, o teste pode dar resultados falsos positivos em pessoas que tenham sido expostas à vacina BCG.
2) Testes de libertação de interferão (teste Quantiferon)
Trata-se de um teste de despistagem da tuberculose semelhante ao teste de Mantoux, que tem a vantagem de apresentar uma maior especificidade, mantendo a mesma sensibilidade do teste de Mantoux.
O princípio deste teste é testar o nível de citocinas inflamatórias, especialmente o interferão gama.
Outra vantagem é a forma como o teste é efectuado: o teste Quatiferon requer apenas uma colheita de sangue, o que significa que o doente não fica traumatizado com visitas adicionais ao médico, especialmente se outras doenças, como o VIH, tiverem de ser testadas a partir do sangue (com o consentimento do doente).
O teste é mais caro do que o teste de Mantoux e requer também mais conhecimentos técnicos para a sua realização.
O rastreio de doentes imunocomprometidos é diferente porque a sua imunidade responde de forma diferente aos testes.
Em doentes imunocomprometidos, o teste de Mantoux pode ser um falso negativo devido a anergia cutânea, ou seja, uma resposta imunitária reduzida, pelo que a reação do Quantiferon é preferível nestes doentes.
A importância dos testes de rastreio
Um resultado positivo no teste de rastreio significa que o doente esteve em contacto com a tuberculose, ou seja, esteve exposto à doença, e que tem uma elevada probabilidade de desenvolver tuberculose ativa num futuro próximo.
Um doente com um teste positivo tem um risco de 2% a 10% de desenvolver doença ativa sem tratamento.
Os doentes com risco de tuberculose latente devem ser tratados profilaticamente com isoniazida.
Curso
A tuberculose primária é uma forma da doença em que se formam depósitos tuberculosos na parte central dos pulmões, o chamado infarto GHO, que, juntamente com os gânglios linfáticos adjacentes também afectados pela tuberculose, formam o complexo GHO.
Na maioria das pessoas infectadas, o complexo GHO entra em estado de latência, o que significa que a doença fica inativa durante anos. Este estado é designado por tuberculose latente.
A tuberculose latente pode reativar-se, especialmente após imunossupressão do hospedeiro.
Uma pequena percentagem de pessoas infectadas desenvolve doença ativa imediatamente após a primeira exposição. Esta forma é designada por tuberculose progressiva primária. A tuberculose progressiva primária é particularmente comum em crianças, pessoas mal nutridas, doentes imunodeprimidos e pessoas que tomaram corticosteróides durante muito tempo.
Na maioria das pessoas, a tuberculose desenvolve-se após um longo período de latência.
A tuberculose latente pode durar vários anos após a infeção primária inicial, sendo esta forma designada por tuberculose secundária.
A tuberculose secundária é a reativação de uma infeção tuberculosa latente. As lesões da tuberculose secundária, ao contrário da tuberculose primária, localizam-se nos ápices dos pulmões.
Algumas pessoas com tuberculose secundária foram re-infectadas com M. tuberculosis, ou seja, foram re-infectadas.

Dias e feriados mundiais, internacionais e relacionados com a saúde
Como é tratado: título Tuberculose dos pulmões - TB
Tratamento da tuberculose: como tratar, que medicamentos são eficazes? ATB e outros princípios
Mostrar maisTuberculose dos pulmões é tratado por
Outros nomes
Recursos interessantes
Relacionados